
AUTORI
- Dr.ssa Valentina Caputo
- Dr.ssa Chiara Maria Biatta
- Dr. Roberto Colombi
- Dr. Carlo Cota
- Dr. Stefano Crippa
- Dr. Camillo Di Bella
- Dr.ssa Monia Di Prete
- Dr. Adam Levene
- Dr.ssa Claudia Menicanti
- Dr.ssa Paola Pasquini
- Dr. Adriano Piris
- Dr. Roberto Tirabosco
- Prof. Carlo Francesco Tomasini
- Dr.ssa M. Gabriella Valente
- Dr.ssa Lucia Brambilla
PRESENTAZIONE CLINICA
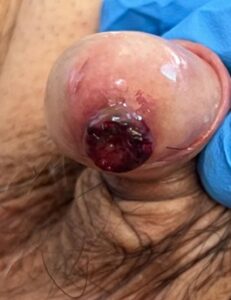
Paziente maschio di 84 anni riferisce la comparsa da pochi mesi di un nodulo violaceo del glande, a rapida crescita, con tendenza al sanguinamento anche spontaneo.
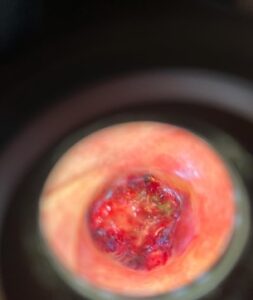
Alla dermatoscopia, la lesione mostrava il classico pattern “ad arcobaleno “ (“rainbow-pattern”) (Clinica 1, Clinica 2)
All’esame obiettivo non c’erano linfoadenopatie regionali e all’anamnesi il paziente riferiva l’asportazione recente di un melanoma del dorso, negando preesistenti lesioni peniene, così come trattamenti radioterapici. Risultava inoltre sieronegativo per HIV.
Sulla base dell’aspetto clinico e dermoscopico, nel sospetto di sarcoma di Kaposi, viene eseguita una nodulectomia.
Clinica 1
Clinica 2
REPERTO ISTOPATOLOGICO
La lesione, estesamente ulcerata, appariva costituita dalla proliferazione in nidi solidi di cellule epitelioidi, con nucleo pleomorfo, nucleolato, commisti a linfociti, con foci di necrosi e mitosi atipiche. Tali cellule sono risultate positive per CKAE1/AE3 (istologico 3), per i marcatori endoteliali CD34, CD31 (istologico 4) e ERG (istologico 5)) e c-Myc, mentre HHV8 e marcatori melanocitari sono risultati negativi.
Istologia 1 – Mucosa estesamente ulcerata (HE, 5x)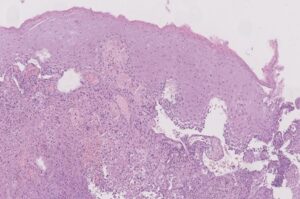
Istologia 2 – Proliferazione di cellule epiteliomorfe in nidi solidi, con nucleo dismetrico nucleolato (EE, 20x)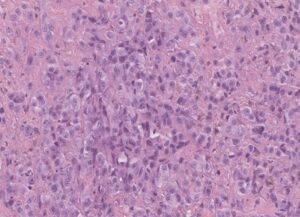
Istologia 3 – Le cellule neoplastiche mostrano espressione di CKAE1/AE3.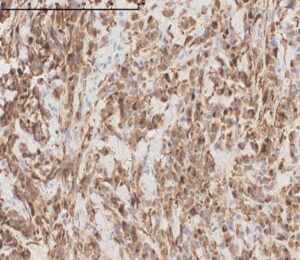
Istologia 4 – Le cellule neoplastiche mostrano espressione di CD31.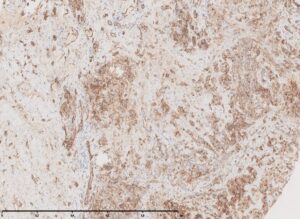
Istologia 5 – Le cellule neoplastiche mostrano espressione di ERG.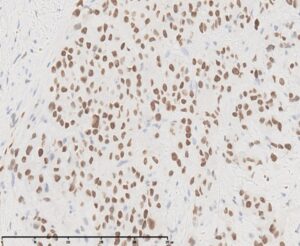
CONCLUSIONI CLINICO-PATOLOGICHE E DISCUSSIONE
Il reperto istopatologico è riferibile ad angiosarcoma epitelioide.
Il pattern dermoscopico pluricolore “ad arcobaleno” (“rainbow pattern”) era stato inizialmente considerato altamente specifico per il sarcoma di Kaposi, ma in seguito descritto in associazione a svariate neoplasie non Kaposi.
I tumori penieni sono rari e rappresentano lo 0,5% di tutte le neoplasie maligne in Europa e negli USA, di queste i sarcomi sono meno del 5%.
L’angiosarcoma, rara neoplasia mesenchimale maligna ad origine dalle cellule endoteliali, a sua volta rappresenta solo l’1-2% dei sarcomi di tutti i distretti corporei.
In letteratura sono riportati solo 31 casi di angiosarcoma del pene.
Tra i fattori eziopatogenetici sono contemplati il linfedema cronico, le radiazioni, l’esposizione a carcinogeni ambientali come il vinil-cloruro, il thorotroast e l’arsenico e fattori genetici.
L’angiosarcoma viene classificato come primitivo (più frequente quello cutaneo, nel distretto testa-collo) e secondario, per lo più associato a linfedema e radiazioni.
Clinicamente l’angiosarcoma primitivo cutaneo può avere un aspetto molto variabile e apparire sottoforma di aree emorragiche, macule, papule o noduli anche multipli, di colore rosso-blu tendente al violaceo. Nelle fasi iniziali viene spesso misdiagnosticato come lesione benigna (lesione infettiva o traumatica) ed entra in diagnosi differenziale con diverse neoplasie, in particolare sarcoma di Kaposi, melanoma e metastasi.
Da un punto di vista istopatologico la diagnosi può essere complessa, in particolare, il caso riportato entrava in diagnosi differenziale con carcinoma, melanoma, linfoma e neoplasia maligne epiteliomorfe di altra natura.
L’approccio terapeutico, da affidare a centri e strutture dedicate per la rarità e complessità della patologia, dipende dallo stadio.
In caso di malattia non metastatica, il gold standard è la chirurgia, associata o meno a chemioterapia neoadiuvante e/o radioterapia, mentre in caso di malattia metastatica la scelta è rappresentata dalla chemioterapia (agenti citotossici/ molecole anti-VEGF/ inibitori delle Tirosin Kinasi / checkpoint inibitori).
La prognosi è infausta e la sopravvivenza media è di 6-16 mesi.
Bibliografia su richiesta: valentinacaputo67@gmail.com
Affiliazioni:
Dr.ssa Valentina Caputo
Consulente in intramoenia laoratorio CDC, specialista in Anatomia Patologica Azienda Ospedaliera Niguarda Ca’ Granda Milano
Dr.ssa Chiara Maria Biatta
Consulente laboratorio CDC, specialista in Anatomia Patologica, certificato internazionale in Dermatopatologia
Dr. Roberto Colombi
Consulente laboratorio CDC, specialista in Anatomia Patologica
Dr. Carlo Cota
Consulente in intramoenia laboratorio CDC, Direttore UOSD Dermatopatologia IRCCS Istituti Fisioterapici Ospitalieri Roma,
specialista in Anatomia Patologica e Dermatologia e Venereologia
Dr. Stefano Crippa
Direttore laboratori CDC e Leading Pathology (UK), specialista in Anatomia Patologica
Dr. Camillo Di Bella
Consulente in intramoenia laboratorio CDC, specialista in Anatomia Patologica e Direttore US Citopatologia IRCCS San Gerardo
dei Tintori
Dr.ssa Monia Di Prete
Consulente in intramoenia laboratorio CDC, Dirigente UOSD Dermatopatologia IRCCS Istituti Fisioterapici Ospitalieri Roma,
specialista in Anatomia Patologica
Dr. Adam Levene
Consultant Cellular Pathologist CDC laboratory, Director Leading Pathology laboratory (UK)
Dr.ssa Claudia Menicanti
Consulente laboratorio CDC, specialista in Dermatologia e Venereologia, certificato internazionale in Dermatopatologia
Dr.ssa Paola Pasquini
Consulente in intramoenia laboratorio CDC, Dirigente UOSD Dermatopatologia IRCCS Istituti Fisioterapici Ospitalieri Roma,
specialista in Anatomia Patologica
Dr. Adriano Piris
Consultant Pathologist CDC and Leading Pathology laboratories, Expert Consultant in Dermatopathology, Brigham and
Women’s Hospital Dermatology, Boston, US, Assistant Professor, Harvard Medical School, Board certified in Anatomic
Pathology and Dermatopathology, American Boards of Pathology and Dermatology (US)
Dr. Roberto Tirabosco
Consultant Pathologist CDC and Leading Pathology (UK) laboratories, Consultant Cellular Pathologist Royal National
Orthopaedic Hospital, London (UK)
Prof. Carlo Francesco Tomasini
Consulente Laboratorio CDC, Professore Associato di Dermatologia, Specialista in Dermatologia e Venereologia, Specialista in
Oncologia Medica, Certificato Internazionale in Dermatopatologia (UEMS), Certificate of Competence in Lymphoma (ULM
University and European School of Oncology)
Dr.ssa M. Gabriella Valente
Consulente in intramoenia laboratorio CDC, specialista in Anatomia Patologica IRCCS San Gerardo dei Tintori
Dr.ssa Lucia Brambilla
Specialista in Dermatologia e Venereologia, già professore a contratto in dermatologia Università di Milano . Contratto di collaborazione professionale presso unità di dermatologia fondazione IRCCS Policlinico Ospedale Maggiore di Milano
Si ringrazia la redazione dell’Agenda del Dermatologo per la partnership e tutti i collaboratori del laboratorio Consulenze Diagnostiche Cito-istologiche per il loro lavoro.

